前言
Bintrafusp alfa是一种可以靶向PD-L1和TGFβRⅡ的双功能抗体蛋白,Ⅰ/Ⅱ期临床试验发现其在人类乳头瘤病毒 (HPV) 相关肿瘤中具有临床活性。美国国家癌症研究所肿瘤免疫与生物医学实验室Jeffrey Schlom博士团队从不同的层面,在bintrafusp alfa治疗前和治疗早期探索HPV相关肿瘤患者的外周免疫特征,以更好地了解药物作用方式并帮助鉴别能从bintrafusp alfa治疗中获益的人群。本文利用Olink技术实时监测外周可溶性因子/细胞因子的状态及变化趋势,发现基线细胞因子状态与人群特征有显著相关性,且Bintrafusp alfa可以改变患者的细胞因子水平,这种改变与bintrafusp alfa治疗反应相关。研究成果于2022年3月发表在Journal for ImmunoTherapy of Cancer (IF:13.8 )上,文章标题为 “Immune correlates of clinical parameters in patients with HPV-associated malignancies treated with bintrafusp alfa”。

研究方法
研究对象:
入组65例HPV相关的恶性肿瘤,其中43例既往未接受过免疫治疗 (ICI naïve),22例接受免疫治疗后进展 (ICI难治性),包括宫颈癌(n=28)、头颈鳞癌(H&N,n=18)、肛门癌(n=10)和HPV相关罕见肿瘤(n=19);
检测样本:血液;
采样时间:基线,治疗后2周 (1个周期),治疗后6周 (3个周期);
检测内容及方法:
中性粒细胞/淋巴细胞比例(NLR)
全血细胞计数 (CBC):
血浆细胞因子/可溶性因子分析 (n=64):
ELISA
Olink Target 96 Immuno-Oncology panel
158种外周血免疫细胞分型 (n=31):
多色流式细胞
TCR分析(n=12):
TCR Vβ CDR3 sequencing
抗原特异性T细胞分析 (n=44):
体外HPV-16、HPV-18和MUC-1多肽刺激细胞实验
研究结果
HPV相关肿瘤患者的基线外周免疫组分特征
不同癌种之间的免疫特征差异
各癌种基线免疫特征差异不大,所以本研究中将不同的HPV相关肿瘤作为一个整体进行分析。作者利用Olink IO panel进一步分析了基线ICI naïve 与难治性患者的差异,发现难治性患者中有9个细胞因子表达升高(PDCD1、PDL1、FGF2、CXCL9、CXCL10、CCL20、NOS3、MMP12 和 MUC16);无监督聚类分析显示这9个细胞因子可以区分ICI naïve和难治性患者。
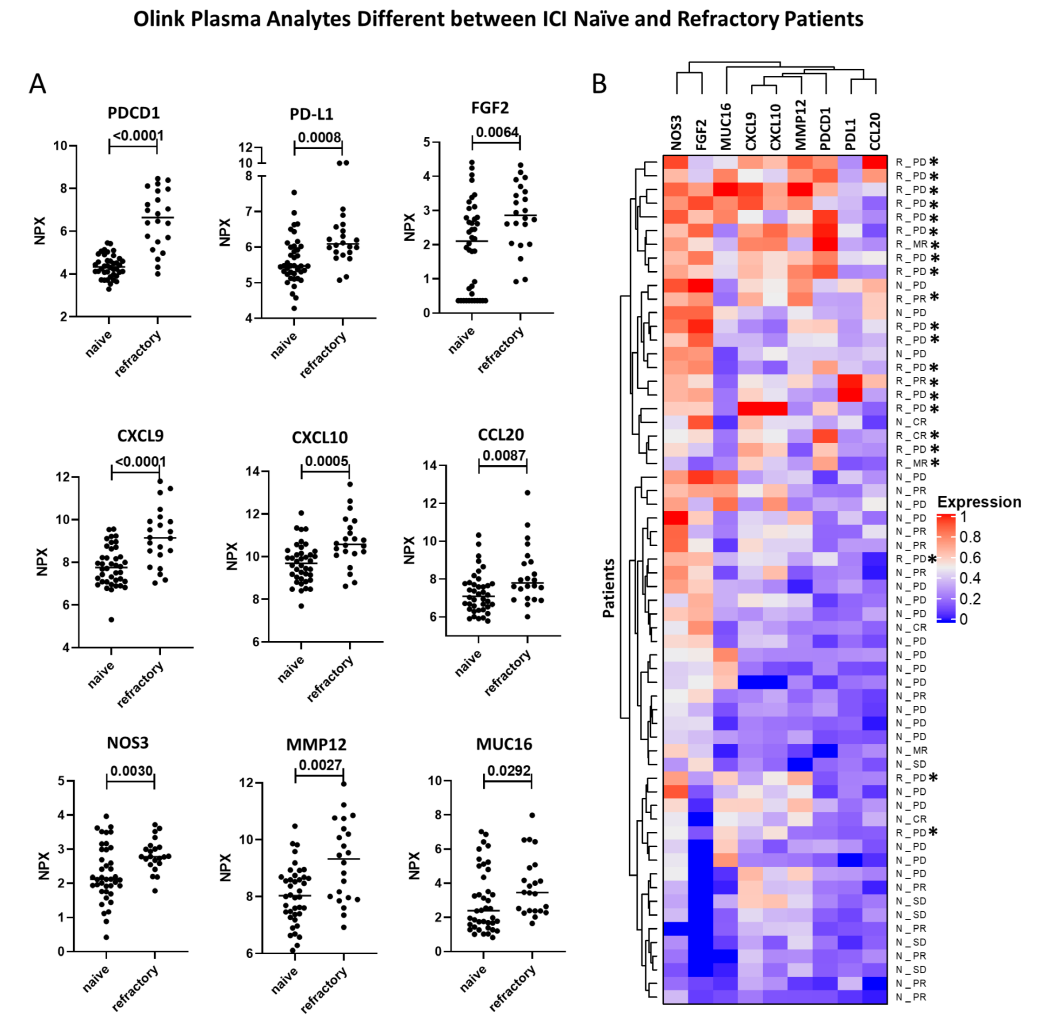
图1. ICI naïve与ICI 难治性HPV相关肿瘤患者中基于Olink的外周细胞因子差异分析
Bintrafusp alfa与外周免疫特征的关系
1、基线免疫状态与bintrafusp alfa治疗反应相关
研究人员根据治疗反应将患者分为两组:最佳总临床反应( BOR) 为 CR、PR、MR或至少4个月SD的患者作为反应组(R组);BOR 为 PD的作为无反应组(NR组)。R组具有较低水平的抑制因子TGFβ1和可溶性CD73,以及较高的sCD27:sCD40L比值,这表明R组比NR组在治疗前具有更高的免疫激活水平。使用 Olink Immuno-Oncology panel对 92 种血浆分析物进行评估,发现了12种蛋白在R组含量较低(CD40L、FGF2、HGF、IL-6、TGFβ1、TNFSF14、NOS3、CXCL1、CXCL5、IL-7、MUC16 和 PTN),无监督聚类分析发现大多数R组聚集在一起,与NR组分开。
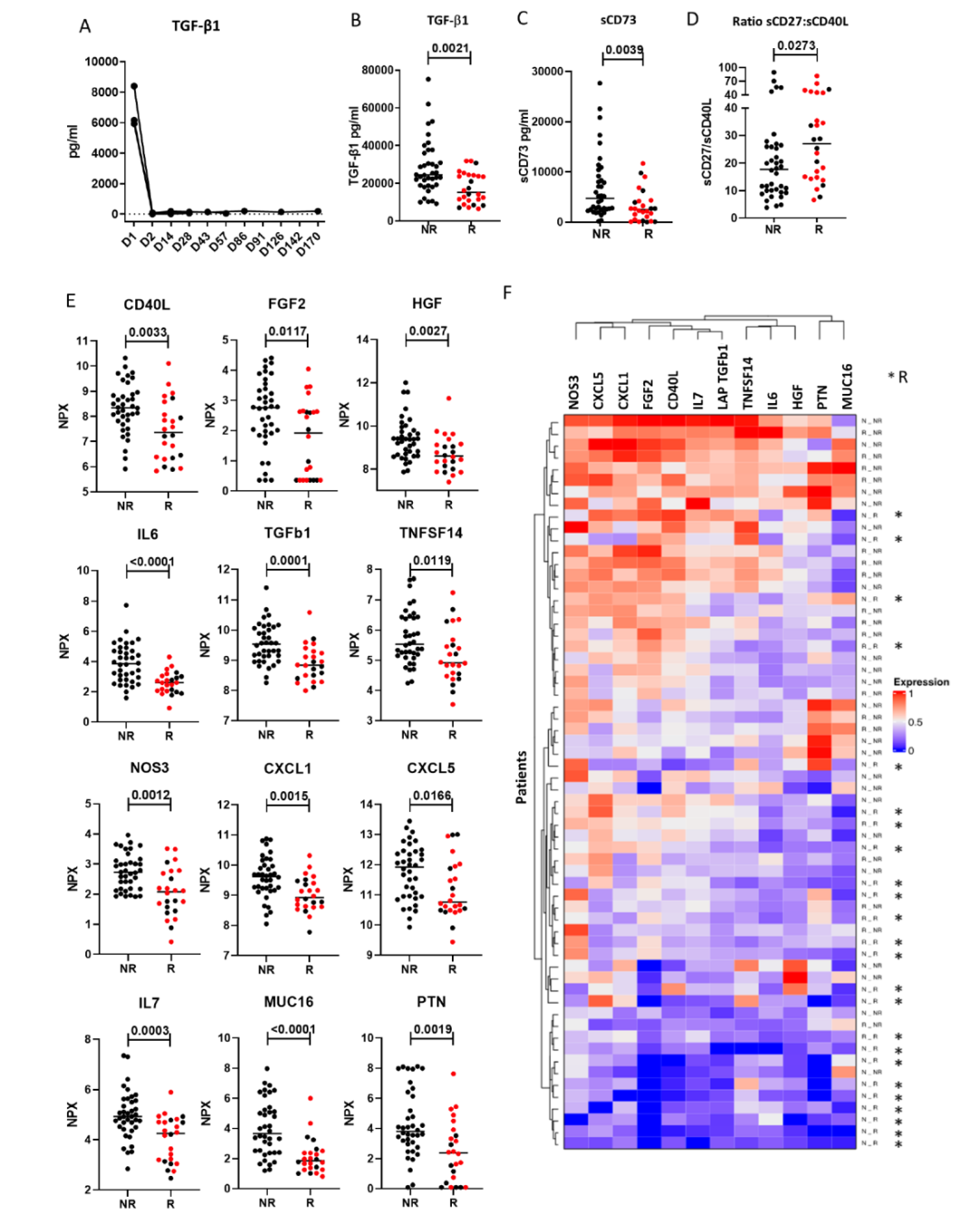
图2. Bintrafusp alfa治疗反应与血浆可溶性因子的相关性
基线处R组和NR组的免疫细胞亚群也有显著差异,R组患者的 MDSCs和单核细胞水平较低,而CD8+T细胞:MDSCs的比率较高。治疗前,R组与免疫激活相关的细胞含量较高,初始CD4+和CD8+T细胞以及免疫抑制相关的免疫细胞水平显著降低。
在基线时,虽然只有少数患者的样本可用,但观察到有反应患者的外周血中TCR多样性水平低于无反应患者的趋势,83%的反应者(5/6)和33%的无反应者(2/6) T细胞库的Top25%的TCR 克隆不到400个。
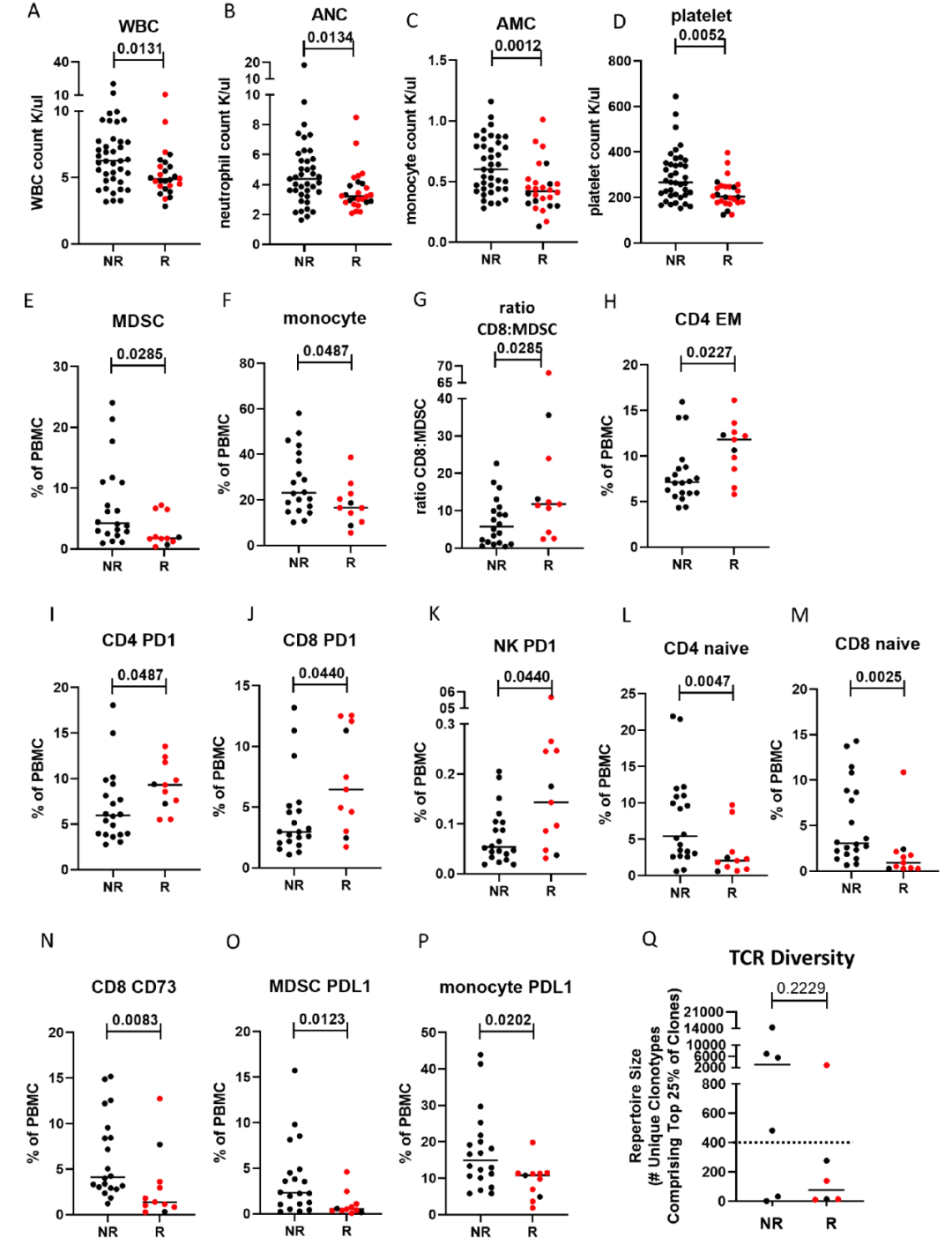
图3. Bintrafusp alfa治疗与基线外周免疫细胞的相关性
2、Bintrafusp alfa 治疗可以影响患者的外周免疫特征
Bintrafusp alfa治疗1个周期后,免疫抑制细胞因子TGFβ1显著降低,且持续整个给药周期;sPD-1、sCTLA4、sCD73、sCD27水平及sCD27:sCD40L比值升高,除sCD73外,3个周期后这些分析物仍持续高于基线水平。三个治疗周期后,免疫抑制细胞因子IL-8增加。治疗后CBC也发生变化:白细胞计数 (WBC)、ANC、NLR 和绝对单核细胞计数 (AMC) 在一个和三个周期的治疗后均增加;CD8+T细胞 (1个周期后)、CD4+T细胞(3个周期后)和 NK-T细胞(1个和3个周期后)减少。
3、Bintrafusp alfa诱导的早期免疫特征变化与治疗临床反应相关
Bintrafusp alfa治疗一个周期后,与NR组相比,R组患者的IL-8降低、ALC升高、 ANC和 NLR降低。三个治疗周期后,IL-8、ANC和NLR的差异持续存在。
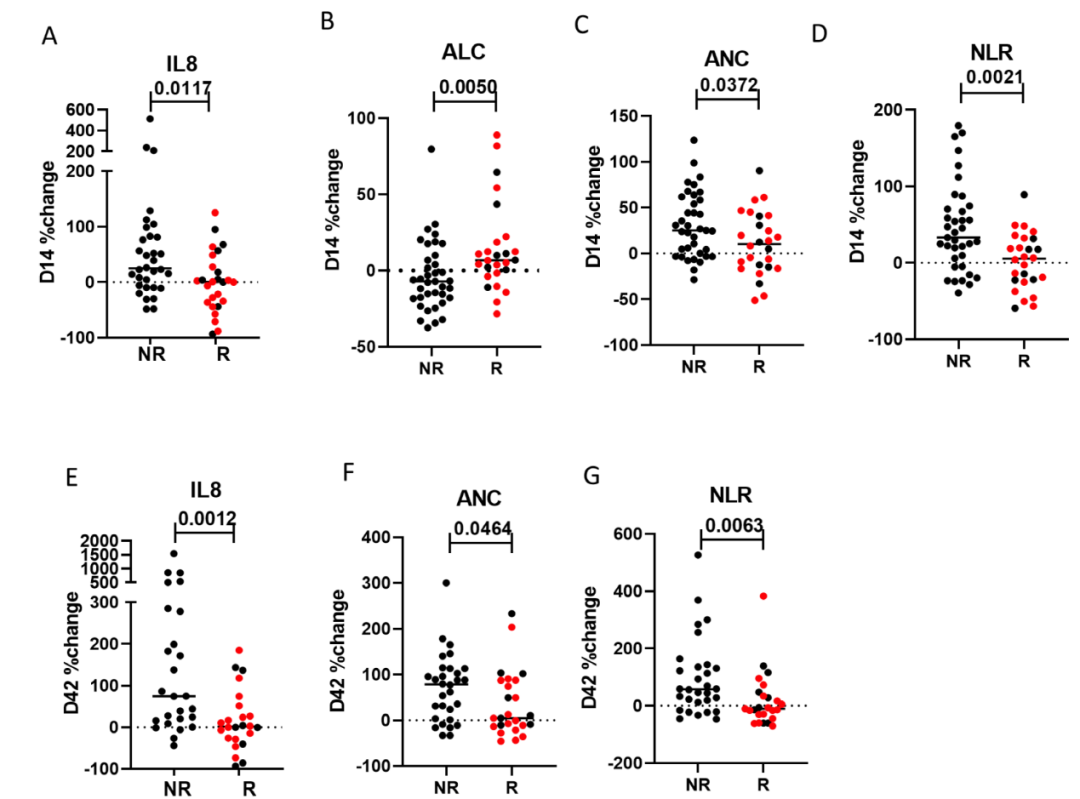
图4. Bintrafusp alfa治疗后外周免疫特征早期变化
构建预测HPV相关癌症患者对 bintrafusp alfa 反应的模型
1、利用治疗前和治疗后的外周免疫特征进行建模
研究人员接下来仅用血浆因子和CBC参数进行logistic回归分析构建预测bintrafusp alfa治疗反应的模型。有58名患者在基线和治疗2周后的数据可用。这些患者按照上述标准分成R组和NR组,并将患者随机分为训练集 (n=43) 和测试集 (n=15)。由训练集开发了一个3个因子(基线TGFβ1含量的log值、IL-8和NLR治疗2周后的百分比变化)组成的模型,ROC 曲线分析显示的全局 χ2为23.93,AUC为0.892。利用该模型计算患者治疗获益概率,以0.5为cutoff值,在训练集中预测临床反应的准确率为84%,在测试集中的准确率为80%,在训练集和测试集的组合中准确率为83%。获益概率>0.5的患者的中位总生存期(1222天)明显长于反应概率≤0.5的患者的总生存期(142天,p=0.0004)。
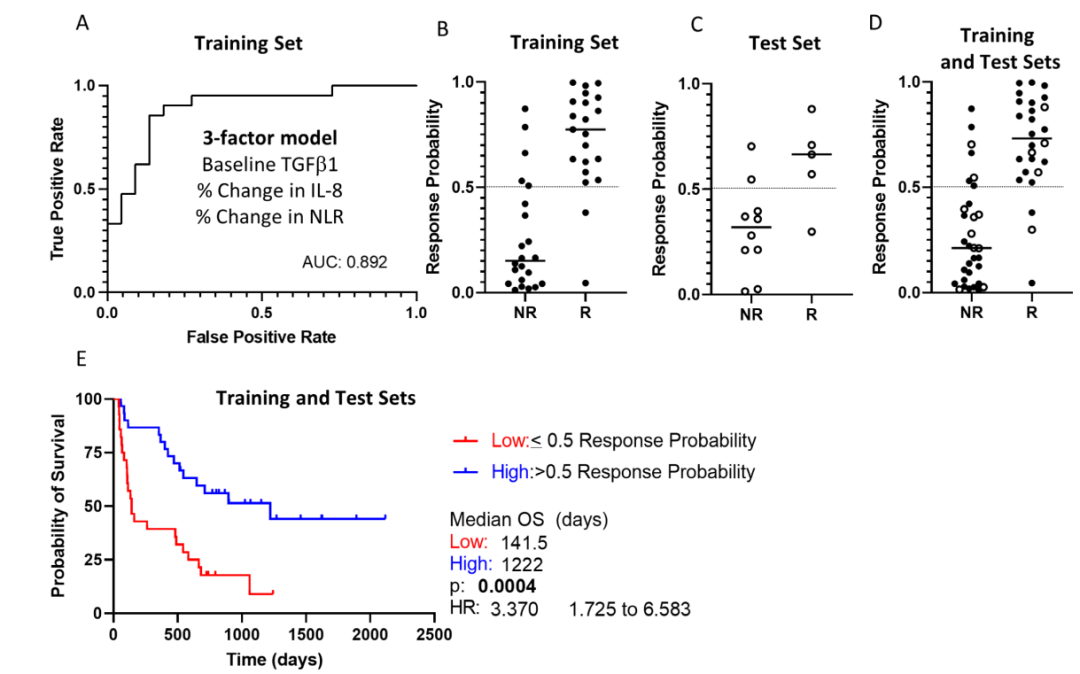
图5. 利用治疗前和治疗后的外周免疫特征进行logistic回归分析建模
2、利用治疗前的外周免疫特征进行建模
研究人员用基线数据开发了第二个预测模型,符合要求的患者为63例。将患者按照总生存期≧180天与<180天分成2组,并分为训练集 (n=42) 和测试集 (n=21)。由训练集开发了一个3因子(基线TGFβ1、IL-8和NLR含量的log值)组成的模型,ROC 曲线分析显示全局 χ2为16.32,AUC为0.841。利用该模型计算患者治疗获益概率,以 0.5 为cutoff值,该模型预测≥180天的总生存期,训练集中准确率为76%,测试集准确率为91%,测试集和训练集的组合中准确率为81%。获益概率>0.5的患者的中位总生存期(1061天)明显长于≦0.5 的患者(109 天,p<0.0001)。
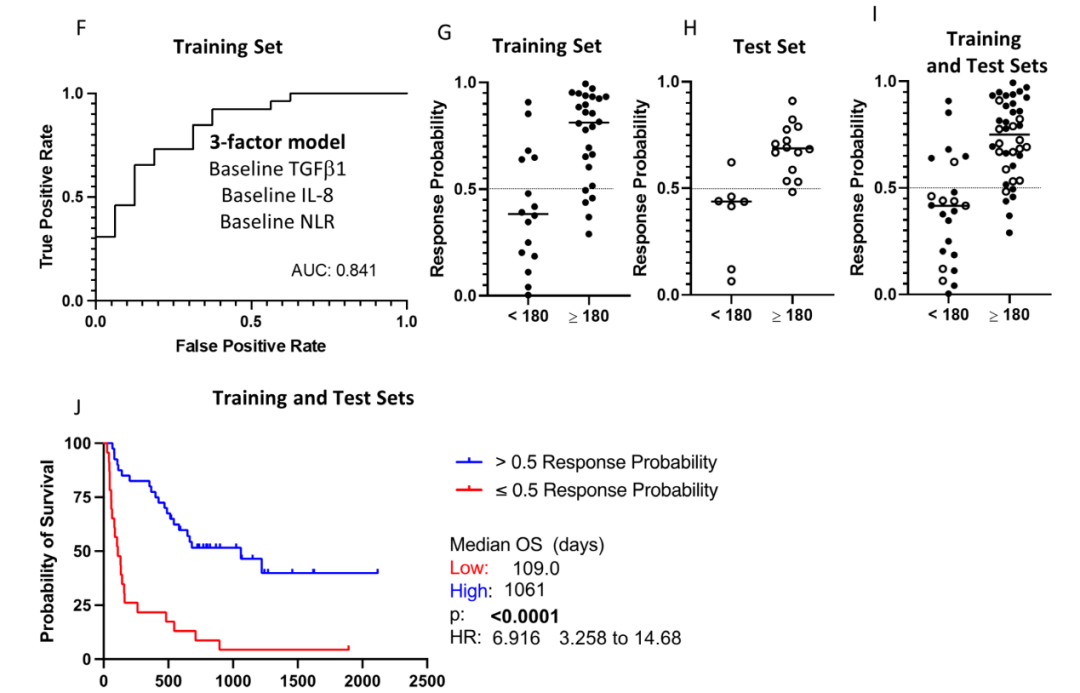
图6. 利用治疗前外周免疫特征进行logistic回归分析建模
总结
本研究发现治疗前免疫抑制组分含量低、免疫激活的患者更容易从bintrafusp alfa 治疗中获益。Bintrafusp alfa治疗也会进一步影响患者外周免疫特征,与无反应者相比,临床反应患者的IL-8、NLR增加较少。研究者基于外周免疫组分特征,构建了两个筛选bintrafusp alfa 反应的模型,准确率大于80%。很多晚期肿瘤患者无法获得肿瘤组织标本,难以进行基于组织的人群筛选和药物机制研究。本文利用外周血,多点实时采样,基于全血细胞计数、ELISA、Olink、TCR-seq等技术分析外周免疫细胞亚群和细胞因子等免疫组分特征,提供了一种可实时评估患者在治疗前和/或治疗后免疫状态的方法和思路。
【 返回列表 】
Copyright©2021
深圳裕策生物科技有限公司 版权所有
粤ICP备16128839号

